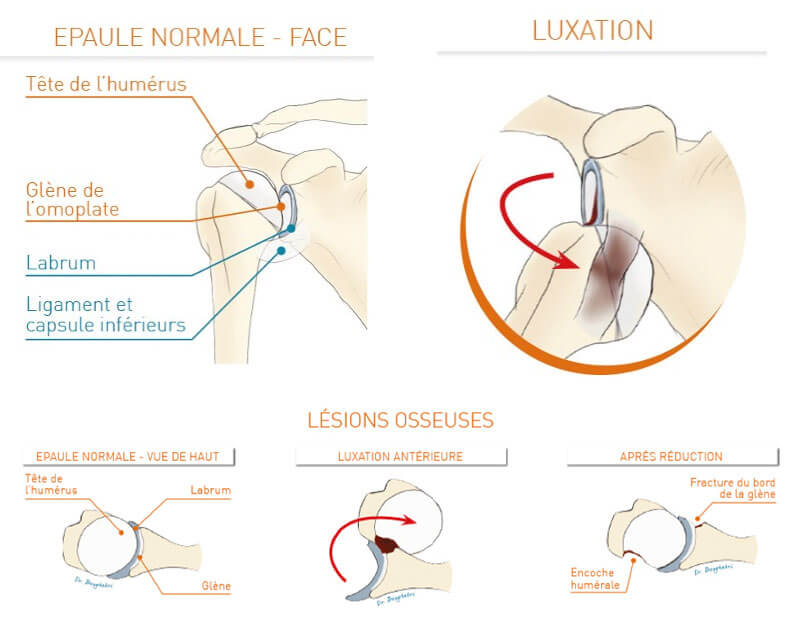
En cas d’épaule instable, autrement appelée luxation gléno-humérale, la tête de l’humérus se désengage de son emboîtement naturel avec la glène de l’omoplate, rompant l’alignement normal de l’articulation de l’épaule. Dans la majorité des cas, cette luxation se produit vers l’avant de l’omoplate, on parle alors de luxation antérieure.
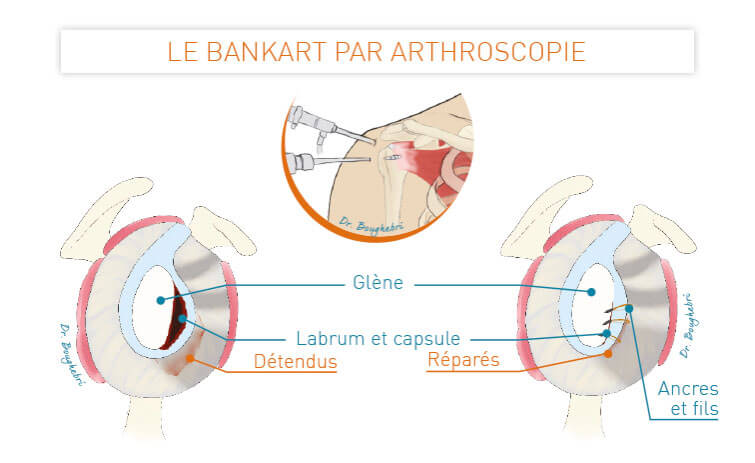
Ce déplacement soudain exerce une pression importante sur les structures qui assurent la stabilité de l’articulation. La capsule articulaire, les ligaments gléno-huméraux et le labrum (bourrelet glénoïdien) sont souvent détendus. Cette altération des tissus de soutien crée un terrain propice aux récidives. À chaque épisode de luxation, les dommages s’aggravent, fragilisant davantage l’articulation et augmentant la probabilité d’une nouvelle instabilité chronique de l’épaule.
En plus des luxations complètes, des subluxations peuvent également survenir. Ces subluxations se traduisent par une sensation de déboîtement partiel, où la tête de l’humérus glisse hors de la glène avant de se remettre en place spontanément.
Des lésions osseuses peuvent également se produire au niveau de la tête de l’humérus et de la glène.
Un diagnostic précoce et une prise en charge adaptée sont essentiels pour limiter les risques de récidive et préserver l’intégrité de l’épaule sur le long terme. Si vous ressentez l’un de ces symptômes, consultez l’un de nos spécialistes des pathologies des membres supérieurs.

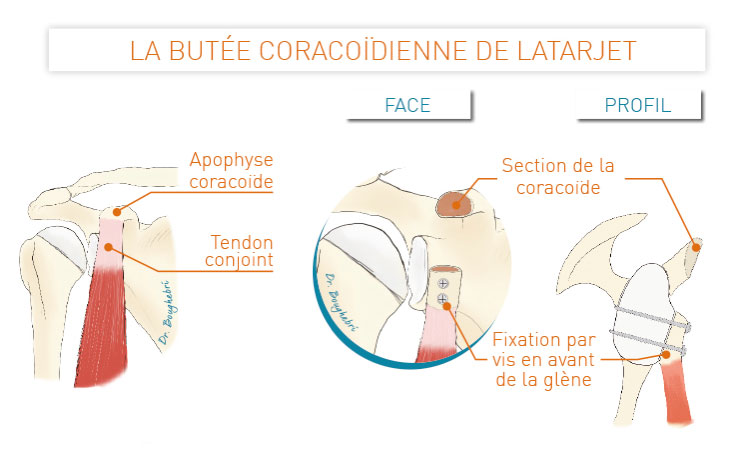
 Une attelle immobilisant le bras contre le corps (attelle coude-au-corps) est prescrite pour une durée de 4 à 6 semaines afin de favoriser la consolidation des structures réparées ou de la butée osseuse.
Une attelle immobilisant le bras contre le corps (attelle coude-au-corps) est prescrite pour une durée de 4 à 6 semaines afin de favoriser la consolidation des structures réparées ou de la butée osseuse.